Traitement d’urgence : kératite d’exposition
Related content
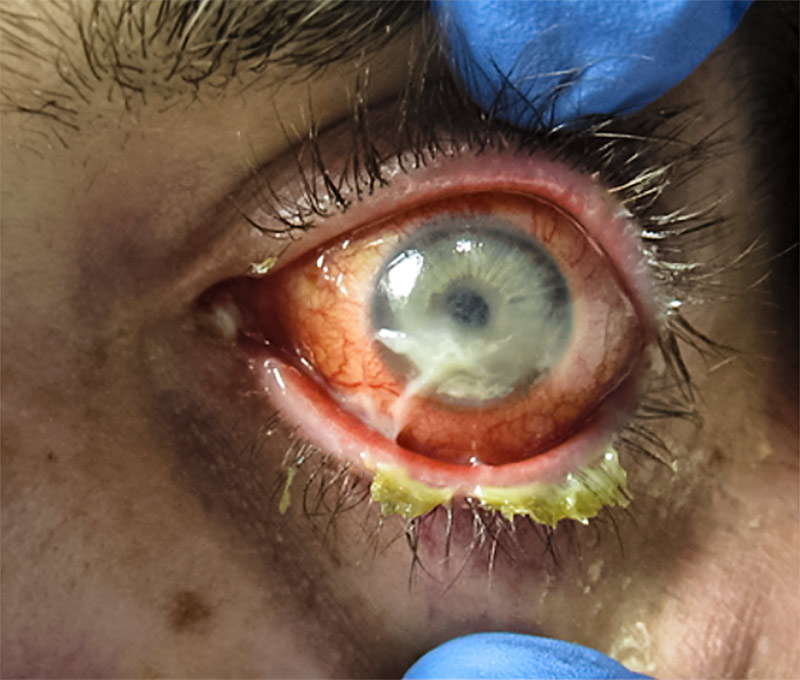
Une kératite d’exposition peut entraîner la destruction de la cornée et aboutir à la cécité si elle n’est pas traitée rapidement.
La kératite d’exposition est une atteinte cornéenne due à la sécheresse causée par une occlusion palpébrale incomplète ou inadéquate (qui entraîne la diminution ou disparition du film lacrymal). Cette affection est généralement bénigne et facile à traiter, mais peut toutefois devenir une urgence ophtalmologique dans les situations suivantes :
- Occlusion palpébrale incomplète chez un patient inconscient dans une unité de soins intensifs.
- Patient présentant une paralysie faciale qui touche les paupières (paralysie palpébrale).
- Patient présentant une hémorragie soudaine en arrière du globe (par ex. après une anesthésie péribulbaire ou rétrobulbaire).
- Patients présentant une affection (par ex. tumeur) qui pousse le globe vers l’avant et rend l’occlusion palpébrale impossible (lagophtalmie).
- Après une lésion grave des paupières (particulièrement la paupière supérieure), par ex. traumatisme, brûlure ou fibrose après un zona ophtalmique.
- Lorsque la sensibilité de la cornée est réduite (par ex. après un zona ophtalmique). Le risque d’exposition est alors particulièrement important.
Si la kératite devient grave, il y a de très fortes chances qu’elle entraîne une cécité irréversible en l’espace de quelques heures ou quelques jours ; il faut donc la prendre en charge immédiatement.
Signes et symptômes
Dans les cas graves on note une sécheresse de la cornée, pouvant entraîner une ulcération cornéenne, voire une perforation. Les patients peuvent se plaindre des symptômes suivants : douleur ou irritation, sensation de corps étranger et/ou de brûlure, vision trouble, larmoiement, rougeur oculaire et sensibilité à la lumière.
Examen
Évaluer la fermeture palpébrale et la sensibilité de la cornée. Réaliser une coloration à la fluorescéine pour détecter la présence éventuelle d’une infection, d’un amincissement, d’une ulcération ou perforation de la cornée.
Prise en charge
Le traitement vise à recouvrir, protéger et lubrifier la cornée.
En cas d’hémorragie soudaine, réaliser une canthotomie (voir page 6) pour diminuer la pression et permettre la fermeture palpébrale.
En cas de proptose due à d’autres causes, protéger la cornée du risque d’exposition si la fermeture palpébrale est incomplète. Prescrire un collyre lubrifiant (si possible sans conservateurs, pour éviter les effets toxiques éventuels), à instiller fréquemment pendant la journée, ainsi qu’une pommade lubrifiante à appliquer la nuit.
Lorsque le patient ne peut pas fermer les paupières, parce qu’il est inconscient ou en raison d’une paralysie palpébrale, appliquer un gel lubrifiant et occlure les paupières, avec un simple pansement ou avec du sparadrap. Il est également possible de fermer les paupières à l’aide de points de suture temporaires ou de les fermer partiellement en réalisant une tarsorraphie temporaire ou permanente1.
Si l’occlusion palpébrale s’avère impossible en raison d’une perte de substance palpébrale complète ou d’une exophtalmie grave, on peut utiliser une chambre humide pour protéger la cornée. Il est possible d’en réaliser une à moindre frais avec du film plastique.
Quand orienter vers un service spécialisé
Il faut orienter vers un service spécialisé les patients présentant des complications qui menacent leur vision (par ex. ulcération persistante, kératite microbienne, perforation et taie cornéenne), ainsi que les patients présentant une exposition cornéenne et une diminution de la sensibilité de la cornée.
Protéger les patients inconscients
Prendre contact avec le personnel du service de soins intensifs, leur expliquer le risque d’exposition et encourager la détection et l’orientation précoces. Prescrire un collyre ou une pommade lubrifiant(e) à tous les patients à risque.
Pour en savoir plus
Rajak S, Rajak J, Selva D. Réalisation d’une tarsorraphie. Rev Santé Oculaire Comm 2016; vol 13 nº16 : 13–15.

