Traitement d’urgence : cellulite orbitaire
Related content
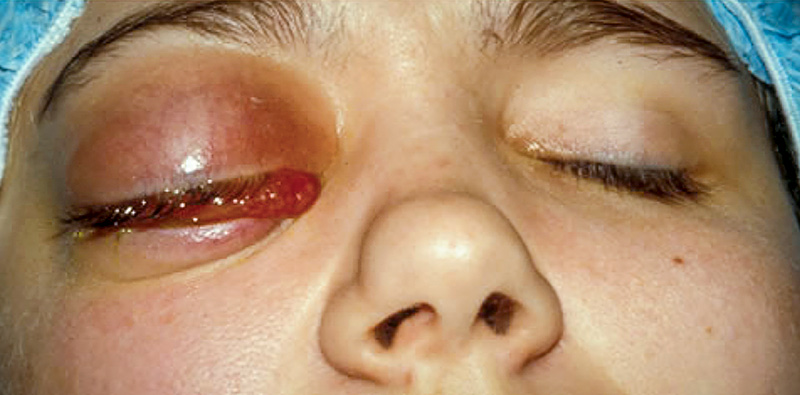
La cellulite orbitaire est une infection des tissus profonds de l’orbite. Elle menace la vie du patient, car l’infection peut facilement atteindre le cerveau.
Une cellulite orbitaire résulte généralement d’une infection des sinus de la face qui s’est propagée à l’orbite. Elle peut également résulter de la propagation d’infections d’abord sans gravité affectant les paupières, le visage et le sac lacrymal ; elle résulte plus rarement d’une endophtalmie. Une cellulite orbitaire peut aussi survenir lorsqu’une infection localisée ailleurs dans l’organisme se propage par la circulation sanguine (diffusion hématogène). Les microorganismes le plus souvent en cause dans les infections orbitaires sont les staphylocoques, les streptocoques et les bactéries du genre Haemophilus.
Un traitement inadéquat et/ou retardé est susceptible d’entraîner dans des délais assez courts perte de vision, thrombose du sinus caverneux, abcès intracrânien, méningite, ostéomyélite, et même décès du patient.
La cellulite orbitaire est une urgence ophtalmologique. Le patient doit être immédiatement hospitalisé et pris en charge.
Symptômes
Les patients peuvent présenter les symptômes suivants : douleur, fièvre, céphalées frontales, oedème ou diplopie. On note souvent des antécédents d’infection des voies respiratoires supérieures.
Signes
Les signes cliniques incluent :
- Proptose
- Érythème périorbitaire (rougeur) et oedème palpébral
- Chémosis conjonctival (inflammation et oedème de la conjonctive)
- Diminution de la motilité oculaire.
Le patient peut également présenter une kératite d’exposition et une ulcération cornéenne liées à la proptose.
On observe parfois un oedème papillaire.
On peut aussi noter une baisse de l’acuité visuelle. Cette perte de vision peut être causée par une ulcération cornéenne ou par une nécrose ischémique du nerf optique due à une pression mécanique. Cependant, cette baisse de vision est souvent temporaire et s’améliore avec le traitement.
Généralement, le patient ne se sent pas bien, car il peut présenter une septicémie, avec fièvre, nausées et vomissements, voire même des troubles cognitifs et une confusion.
Prise en charge immédiate
- Commencez immédiatement une antibiothérapie générale (par voie intraveineuse) en utilisant des antibiotiques à large spectre efficaces contre la plupart des bactéries à Gram négatif ou positif. Nous recommandons l’association de céphalosporines de troisième génération et de flucloxacilline.
- Améliorez le confort du patient : soulagez la douleur, traitez la fièvre et prévenez (ou traitez) les vomissements et la déshydratation.
- Recherchez si possible la source primaire de l’infection.
En cas de cellulite orbitaire avec suspicion d’abcès orbitaire, la technique d’imagerie la plus utile est la tomodensitométrie ; celle-ci facilitera la détection de l’abcès et sa délimitation et permettra également d’évaluer les sinus. Toutefois, il se peut que cet examen ne soit pas possible dans un environnement peu équipé. Dans ce cas, une échographie oculaire sera utile en cas d’abcès orbitaire et une simple radiographie des sinus permettra de visualiser le niveau hydro-aérique.
Orientation et/ou suivi
Le drainage chirurgical de l’abcès orbitaire ou sous-périosté est indiqué dans certains cas de cellulite orbitaire. Ces patients doivent subir de toute urgence une intervention chirurgicale car les retards d’intervention sont liés à de mauvais résultats thérapeutiques.
Il est essentiel de surveiller attentivement les patients car une prise d’antibiotiques par voie orale sera éventuellement nécessaire après l’antibiothérapie intraveineuse initiale. Les enfants qui présentaient une perte de vision devront être suivis afin de mesurer leur acuité visuelle et déterminer si un traitement supplémentaire s’avère nécessaire.
Soyez prêts à intervenir
- Faites en sorte que tous les membres de l’équipe de soins oculaires connaissent les signes de la cellulite orbitaire : il s’agit d’une urgence ophtalmologique pouvant entraîner la cécité et même la mort du patient.
- Créez une affiche ou mettez au point un protocole montrant la liste de signes cliniques et la marche à suivre. Vous pouvez télécharger les photographies publiées dans ce numéro à l’adresse suivante :www.flickr.com/photos/communityeyehealth/
- Préparez une trousse de traitement de la cellulite orbitaire, contenant un nécessaire à perfusion, des antibiotiques et une liste de consignes pour préparer ces antibiotiques. Vérifiez régulièrement la date de péremption des médicaments dans cette trousse.
- Entraînez-vous à préparer la perfusion et les antibiotiques.
Pour en savoir plus
1 Chaudhry IA, Al-Rashed W, Arat YO. The Hot Orbit: Orbital Cellulitis. Middle East African Journal of Ophthalmology. 2012;19(1):34-42. doi:10.4103/0974- 9233.92114.
2 Gonzalez MO, Durairaj VD. Understanding Pediatric Bacterial Preseptal and Orbital Cellulitis. Middle East African Journal of Ophthalmology. 2010;17(2):134-137. doi:10.4103/0974- 9233.63074.
3 Tsirouki T, Dastiridou AI, Ibánez Flores N, Cerpa JC, Moschos MM, Brazitikos P, Androudi S. Orbital cellulitis. Surv Ophthalmol. 2018 Jul – Aug;63(4):534-553. doi: 10.1016/j. survophthal.2017.12.001. Epub 2017 Dec 15.

